無痛分娩とは分娩時の痛みを和らげるため、麻酔薬を用いて出産を行う方法です。
「無痛分娩って何?」「安全なの?」「費用はどのくらい?」など、「無痛分娩」を検討の方には、たくさんの疑問があると思います。
「無痛分娩PRESS」は日本で最大の「無痛分娩の情報を有したメディア」です。今まで培って来た無痛分娩のことを丁寧に、やさしく、わかりやすく解説していきます。
この記事さえ読めば無痛分娩のことを正しく理解でき、多くの不安や悩みが解決されると考えております。ぜひ何度も読み理解を深めていただけると嬉しく想います。
この記事を監修していただいた先生

柏木 邦友
東京マザーズクリニック 麻酔医
アネストメディカル株式会社 代表取締役
【PROFILE】
2004年に順天堂大学医学部卒業後、2006年に順天堂大学浦安病院臨床研修修了。順天堂医院、順天堂練馬病院麻酔科、聖隷浜松病院麻酔科、順天堂大学浦安麻酔科を経て、 2014年より東京マザーズクリニック勤務。
無痛分娩の実績は10年以上、これまでに手掛けた無痛分娩は3,000件以上。
2013年にアネストメディカル株式会社を設立し、関東を中心に複数の施設で産科麻酔の臨床や安全で効果的な無痛分娩の指導・マネージメントを行う。著書に『怖くない・痛くない・つらくない 無痛分娩(PHPエディターズグループ)』
無痛分娩とは?

まず「無痛分娩とは」どのような分娩方法なのでしょうか?
無痛分娩とは分娩時の痛みを和らげるため、麻酔薬を用いて出産を行う方法です。
無痛分娩には様々な種類があり、完全に痛みを取り除く方法から、ある程度の痛みを残す方法まで含まれています。
海外では100年以上の歴史があり、アメリカなどでは70%以上の出産が無痛分娩で行われています。
最も一般的な無痛分娩法は、硬膜外鎮痛が使用されます。これは背中に小さな針を刺して麻酔薬を注入し、痛みを感じにくくする方法です。これらの局所麻酔により、下半身の痛覚を鈍らせ、陣痛による痛みを大幅に軽減することができます。
無痛分娩の麻酔の種類
一言に無痛分娩といっても、様々な種類の麻酔の方法があります。ここでは皆様が判断しなければならないであろう、代表的な2つの無痛分娩について記載します。
硬膜外鎮痛
硬膜外麻酔では、硬膜外腔と呼ばれるスペースに細いチューブを挿入して、そこに麻酔薬を注入します。麻酔薬は、近くにある神経の働きを一時的に低下させますので。痛い感覚が鈍ってきます。この作用は30分~1時間半ほど続きます。
脊椎くも膜下麻酔
背骨の中の狭い腔(くも膜下腔)に細い針を入れて、そこから麻酔薬を注入します。注入後、約1~2分程度で効果発現、5分くらいで陣痛の痛みが取れてきます。お産の進行が急速で早急に麻酔効果が必要な場合に行いますが、1時間半ほどで麻酔効果は薄れます。
近年の無痛分娩の普及状況
2010年: 日本の無痛分娩実施率は3.5%
2017年: 日本の無痛分娩実施率は6.1%
2020年: 日本の無痛分娩実施率は8.6%
※厚生労働省「令和2年医療施設調査・病院報告の概況」より引用
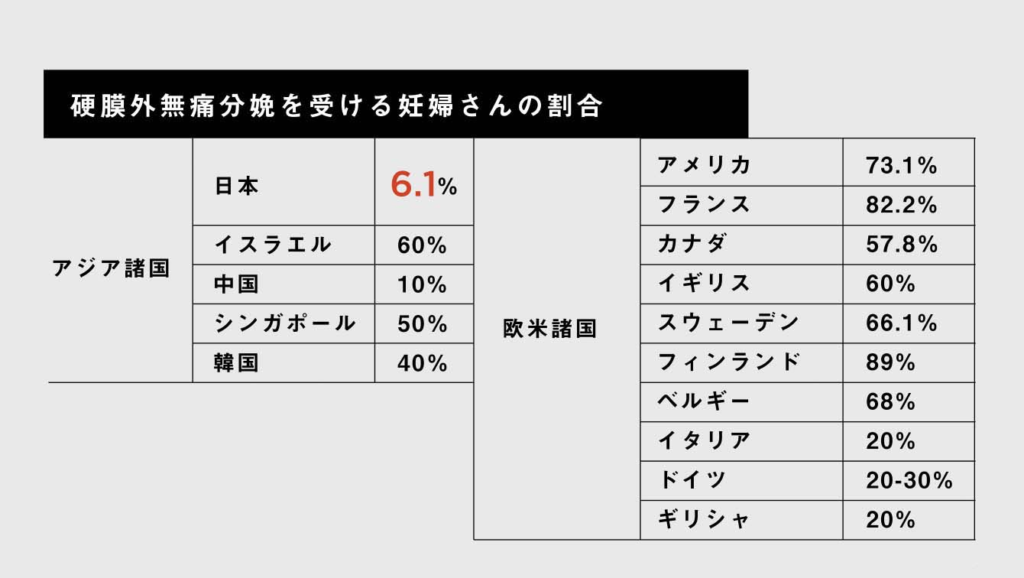
上記の通り、近年、無痛分娩の価値観が徐々に受け入れられ、無痛分娩の実施率は徐々に増加しています。しかし、欧米諸国と比較すると、日本の無痛分娩実施率は依然として低い状況です。
欧米諸国の無痛分娩実施率
アメリカ: 約70%以上
フランス: 約80%以上
イギリス: 約60%以上
ドイツ: 約20~30%
都道府県別の実施率
厚生労働省「令和2年医療施設調査・病院報告の概況」によると、無痛分娩の実施率は都道府県によって差があります。
上位: 東京都(13.9%)、大阪府(12.8%)、神奈川県(12.3%)
下位: 山形県(3.3%)、秋田県(3.5%)、佐賀県(3.8%)
無痛分娩のメリット・デメリット

無痛分娩にはメリットとデメリットがあります。無痛分娩にかかわらず出産には必ずリスクがあります。大事なことは「メリットとデメリットを正しく理解し、判断する」ことだと「無痛分娩PRESS」では考えています。以下に無痛分娩のメリットとデメリットを記載します。
無痛分娩のメリット

陣痛による激しい痛みから解放される
陣痛は子宮収縮に伴う激しい痛みです。無痛分娩では麻酔により痛みが緩和されるため、このような過酷な痛みから開放されます。痛みへの恐怖からくるストレスから解放され、リラックスした状態で分娩に臨めます。
出産に対する不安が和らぐ
痛みの除去に加え、麻酔科医や助産師らの的確な支援を受けられることから、出産への不安感が和らぎます。落ち着いた気持ちで分娩に集中でき、産後の精神的ダメージも軽減されます。
体力の消耗が抑えられる
痛みによるストレスや緊張感がなくなるため、分娩中の体力の消耗が最小限に抑えられます。出産後の回復も比較的スムーズになります。
出血量が減る可能性がある
リラックスした状態を保てるため、子宮収縮が適度に保たれ、過剰な出血が起こりにくくなります。
母子の絆がより深まる
痛みに悩まされることなく赤ちゃんの顔を見ることができ、穏やかな気持ちで出会えます。授乳やスキンシップも自然に行え、早期の母子関係構築が期待できます。
無痛分娩のデメリット

無痛分娩のデメリットを解説いたします。
稀に合併症のリスクがある
麻酔は基本的に安全ですが、まれに髄液漏れが原因で起こる頭痛頭痛、神経損傷、髄液漏れ、感染症などの合併症が起こる可能性があります。適切な処置により大半は回避できますが、完全にリスクがないわけではありません。
費用が高額になる
自然分娩に比べ、麻酔医の人件費や麻酔薬の費用が必要になるため、高額になります。一般的に10 万円から15万円程度の差が出ます。医療費控除の適用を受けられる場合もあります。
分娩が長引く場合がある
麻酔の影響で子宮収縮が一時的に弱まり、分娩時間が長くなることがあります。医師からの出産促進剤の投与などが必要になる場合もあります。
酸素不足など胎児への影響がある
麻酔による母体の血圧低下で、赤ちゃんへの酸素供給が低下するリスクがあります。定期的なモニタリングと対応が求められます。
出産直後の授乳時に困難が伴う可能性がある
出産直後は麻酔の影響で下半身の動きが制限され、授乳時の体勢が取りづらくなる場合があります。うまく動けるまで時間を要したり、介助が必要になったりする可能性もあります。
無痛分娩の費用

無痛分娩にかかる費用は、全国で一律の金額が定められているわけではありません。
それぞれの地域や病院によって異なりますが、一般的には自然分娩の費用からプラス10万円〜15万円前後が無痛分娩にかかる費用のイメージとされています。
しかし出産状況によっては追加費用がかかる可能性があります。緊急時や休日・深夜の場合、さらに費用がかかることがあります。病院によってはサービス内容が異なり、費用も大きく変わってくるため、事前に各病院のホームページでよく確認し、比較検討する必要があります。
「無痛分娩PRESS」では、50件以上の無痛分娩体験者のインタビュー記事を執筆しました。その中で「無痛分娩費用が高くなったケース」「無痛分娩が安くなったケース」について共通する項目を記載したいと思います。
無痛分娩費用が高くなったケース
- 無痛分娩を不得意とする病院での出産
- 緊急対応など予定以外の無痛分娩
- 出産・入院施設の充実を優先
費用が安くなったケース
- 無痛分娩の実績がある病院選び
- 費用が安い病院の情報収集
- 計画的に無痛分娩をする
無痛分娩の費用の参考情報
無痛分娩pressでは、いままで51人の体験談を公開してきました。その体験談から無痛分娩の一般的な費用について記載をしました。ぜひこちらもご参考にしてみてください。
無痛分娩のリスク
無痛分娩に限らず出産にはリスクが伴うものです。無痛分娩(麻酔を使ったお産)には100年以上の歴史があるにも関わらず、日本に入ってきて一般的になってきたのが比較的最近の為、事故の情報がメディアに取り上げられ、過度にリスクを警戒する風潮にあります。
しかし厚生省のデーターを見ると、多くの事故はあくまで「出産に伴う事故」であることがわかります。この章では、無痛分娩のリスクについて詳しく説明します
無痛分娩施設での事故に対して、厚生省が調査委員会を設立し、調査を行いました。そのデーターを元にリスクについて記載いたします。
出典:無痛分娩の実態把握及び安全管理体制の構築について(https://www.mhlw.go.jp/content/11121000/000347868.pdf)
経緯
2017年4月 日本産科婦人科学会学術総会にて「妊産婦死亡症例検討評価委員会」(委員長池田智明)より、2010年から2016年までの間の妊産婦死亡298例のうち13例で無痛分娩が行われていることを踏まえ、無痛分娩を行う際は、適切に対応できる体制を整えるべきとの緊急提言が行われました。(※実際には271例中14例)
⇒2011年から2017年までに無痛分娩を行った母児の死亡、障害の個別事案(合計7事案)が繰り返
し報道された。
2017年7月、8月 2事案の遺族より、厚生労働大臣宛てに、無痛分娩に関する分析と再発防止を求める要望書が提出
このことから2017年7月 厚生労働科学特別研究「無痛分娩の実態把握及び安全管理体制の構築についての研究」の立ち上げを行いました。
研究班による無痛分娩の実態把握の結果
2010年から2016年の間に、妊娠中から産後1年以内に
亡くなった271例(※)の妊産婦の分析が行われました。
この中で5.2%(14)例が無痛分娩でありました。
※日本産婦人科医会「分娩に関する調査」の概要
【期間】平成29年6月9日~30日
【対象】分娩取扱施設2,391施設(病院1,044施設、診療所1,347施設)
【回答施設数】1,423(回収率59.5%)(病院590施設、診療所833施設)
研究班による無痛分娩の実態把握の結果(妊産婦死亡)
○ 無痛分娩を行った妊産婦死亡14例中、診療所で行ったものは8例
○ 無痛分娩を行った妊産婦死亡14例中、麻酔が原因であったものは1例
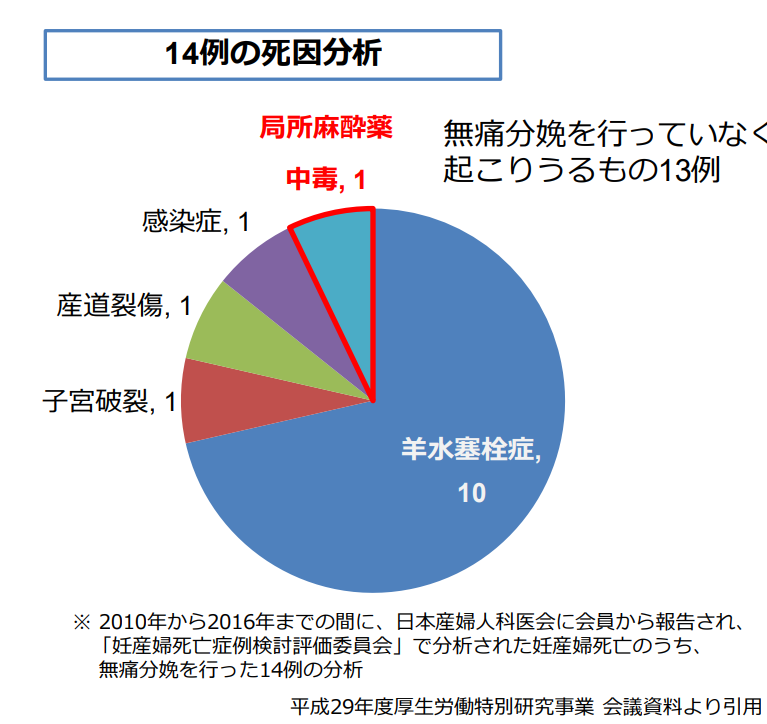
ここでわかったことは
無痛分娩を行っていなくても起こりうるもの13例であった事といえます。
無痛分娩での事故は「麻酔中毒」によるものであり、その事故の割合は、一般的な出産とほぼ変わりないリスクであることが、この調査でわかりました。
ではこの麻酔中毒による事故のリスクをどう減らすことができるの?
次章の「安心できる無痛分娩施設を見つける方法」で詳しく説明いたします。
安心できる無痛分娩施設を見つける方法は?

無痛分娩施設を選ぶ時、「近いから…」「近所で有名な病院だから…」と選んでいませんか?
無痛分娩は一般的な出産と異なる方法を取るため、出産する施設によって大きな差が生まれます。
ここでは安心できる無痛分娩施設の選び方を記載いたします。
「JALA」の登録施設であること
「JALA」は正式名称を「無痛分娩関係学会・団体連絡協議会」と言って、厚生労働省をはじめ「日本医師会」「日本看護協会」「日本産科婦人科学会」「日本産婦人科医会」「日本麻酔科学会」「日本産科麻酔学会」といった団体によって構成される組織です。JALAのホームページに日本で無痛分娩が可能な施設が掲載されていますので、まずはこちらで登録施設であるかを確認しましょう。

【JALAホームページ】https://www.jalasite.org/
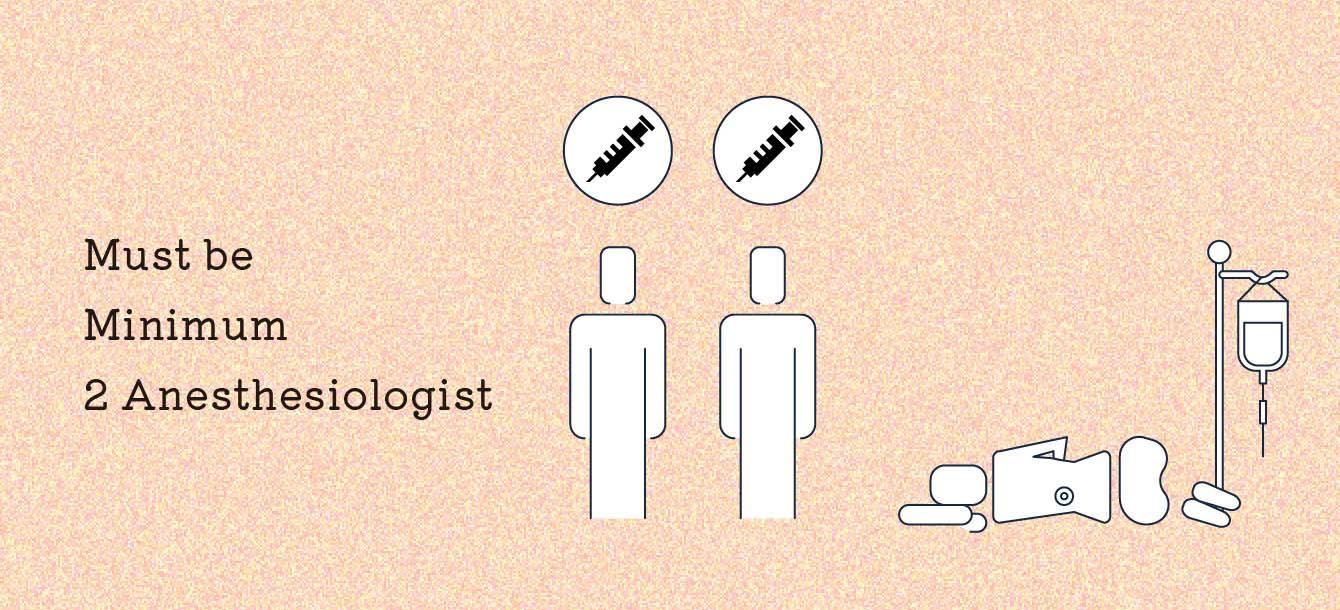
麻酔科の常勤医が2名以上いること
無痛分娩において麻酔科医は必要不可欠な存在です。麻酔科医が常勤していない施設だと、お産の際の急激な体調の変化などに対応できない場合があります。
実際に麻酔医の不在が原因で、患者が亡くなってしまったケースもあります。また、例え常勤の麻酔医がいる場合でも1人だけの体制だと、現実的に全てのお産をカバーすることは不可能です。こういった理由から麻酔科の常勤医が2名以上いる施設なのかを必ずチェックしましょう。
常勤医が3名以上いること(麻酔科を除く)
お産はいつどんなタイミングで始まり、ピークを迎えるかわかりません。施設内でいくつものお産のタイミングが重なることも考えられます。その時に産科医の数が少なければ、到底対応はできません。ですので産科医の常勤医が最低でも3名以上いる施設を選びましょう。
※常勤医が上記の基準に満たなくても、非常勤医師などで不足人員を補っている施設もあります。気になる際は、事前に分娩を希望する施設に確認するようにしましょう。
24時間体制で無痛分娩ができること
お産は24時間365日いつ始まってもおかしくありません。しかし、24時間無痛分娩ができる体制が整っていない施設だと、例えば「夜中のお産になる場合は、無痛分娩は不可能」というケースもあります。せっかく無痛分娩を望んでいるのに、お産のタイミングによって無痛分娩ができなくなるようなことは避けたいですよね。そうならないためにも、24時間体制で無痛分娩が可能かどうかは、しっかりとチェックしてください。
無痛分娩の年間分娩数が一定数
(目安として300件以上)あること
例えば、無痛分娩が可能な施設AとBがあるとします。Aは年間の無痛分娩数が50件、Bは300件以上。あなたはどちらを選びますか?当然、無痛分娩の経験値が多い施設Bの方が安心ですよね。無痛分娩ができる施設と一口に言っても「無痛分娩も可能な施設」と「無痛分娩が得意な施設」では全然違います。施設の経験値や実力を計る指標として、無痛分娩数が年間300件以上ある経験豊富な医院かどうかを調べましょう。

無痛分娩率が高いこと
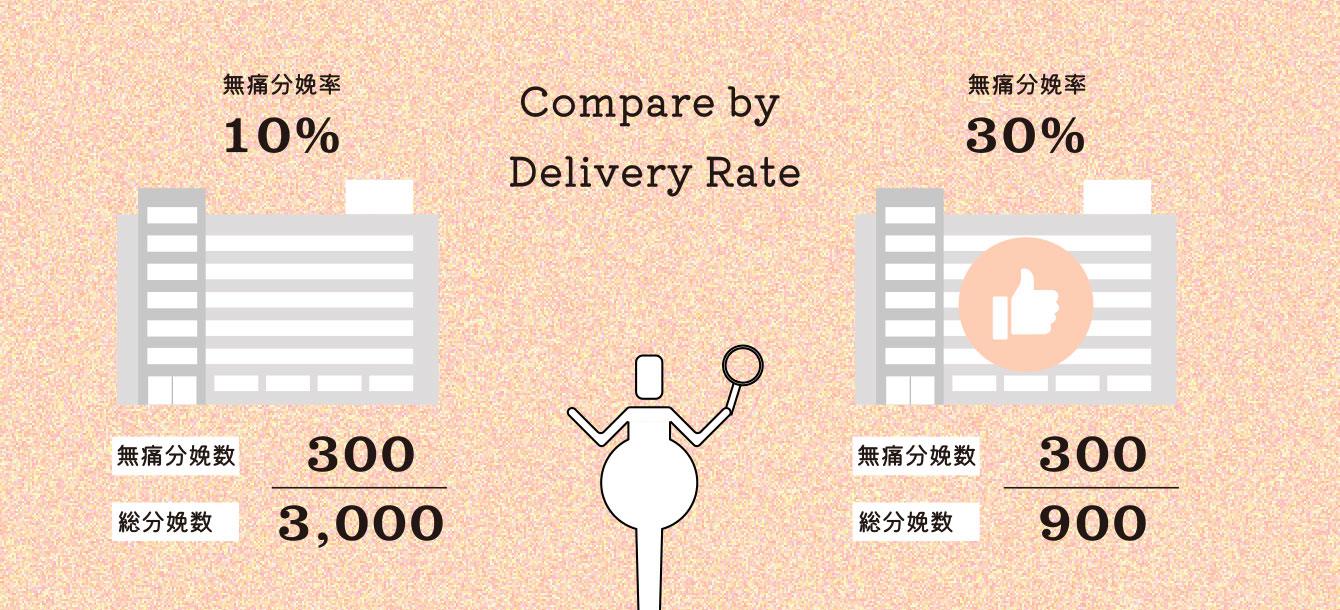
安全で信頼できる無痛分娩を提供する医療機関を選ぶ際、重要な指標の一つとして「無痛分娩率」があります。これは、その施設で行われる全出産件数に対する無痛分娩の割合を示すものです。
例えば、ある大規模病院で年間3,000件の出産があったとしましょう。そのうち無痛分娩が300件だった場合、無痛分娩率は10%となります。この数字が低い場合、その施設では無痛分娩があまり一般的ではなく、医療スタッフの経験が十分でない可能性があることを示唆しています。
無痛分娩は複雑な医療行為であり、正常と異常の見極めには豊富な経験が必要です。経験の少ない施設では、予期せぬ事態に適切に対応できない恐れがあります。
したがって、出産を控えた方々には、検討中の医療機関の無痛分娩率を確認することをお勧めします。この数値を参考にすることで、より安全で信頼できる無痛分娩を受けられる可能性が高まります。医療機関選びの際には、こうした細かな点にも注意を払うことが大切です。
どんな無痛分娩を行うのかチェックする
お産時の痛みをやわらげる手法として、日本では「無痛分娩」という言葉が広く知られています。しかし、この言葉の意味するところは、実際には施設によって大きく異なります。
ある病院では完全に痛みを取り除く方法を採用しているのに対し、別の医療機関では痛みを和らげる程度の「和痛分娩」を行っているケースもあります。さらに、麻酔の開始タイミングや終了のタイミングなど、細かな点でも施設ごとに違いがあります。
このため、出産を控えた方々にとっては、自分の希望に合った分娩方法を提供してくれる施設を見つけることが重要です。例えば、完全な無痛を期待していたのに、実際は痛みを軽減するだけの和痛分娩だったというようなミスマッチを避けるためには、事前の十分な情報収集が欠かせません。
出産予定の病院やクリニックで行われている無痛分娩の具体的な内容について、細かく確認することをおすすめします。そうすることで、お産の際に予想外の事態に直面することなく、安心して出産に臨むことができるでしょう。
緊急無痛分娩と計画無痛分娩の違いについて
無痛分娩の方法は大きく分けて2種類あります。緊急的に無痛分娩を選択するケースと、出産前から無痛分娩を計画して準備を整えるケースです。
【緊急無痛分娩】
緊急無痛分娩とは、予期せぬ事態により、急遽無痛分娩を選択せざるを得なくなった場合を指します。主な要因としては、以下のようなケースが考えられます。
・陣痛が極端に強く、耐え難い痛みがある場合
・分娩が長引き、母体や胎児に異常が生じる恐れがある場合
・母体や胎児の状態から、無痛分娩が適切と判断された場合
このように、自然分娩を予定していたものの、何らかの事情で無痛分娩に切り替える必要が出てきたケースが緊急無痛分娩と呼ばれています。
緊急無痛分娩の最大のメリットは、急な痛みから解放され、母体と胎児の負担を軽減できる点です。一方で、事前の準備が不十分なため、次のようなデメリットも考えられます。
・緊張や不安から麻酔がききにくい可能性がある
・麻酔の効果が十分に出る前から陣痛が進行してしまう恐れがある
・完全な無痛ではなく、ある程度の痛みが残る可能性がある
・麻酔科外来を通っていない場合は無痛分娩が禁忌あるいは困難なケースがあり、無痛分娩ができないケースがある
【計画無痛分娩】
一方、計画無痛分娩とは、出産前から無痛分娩を意識的に選択し、準備を整えた上で分娩に臨むケースを指します。事前に医師と十分に相談し、母体や胎児の状態を確認します。安全性が確保された場合、無痛分娩の方法を決定し、手順などを確認しておきます。
計画無痛分娩のメリットは、以下のようなことが挙げられます。
・心理的な不安が少なく、リラックスした状態で分娩に臨める
・麻酔の開始タイミングが適切で、最大限の効果を発揮できる
・スタッフの手配や設備の準備が万全に行える
・会陰切開や鉗子分娩などの処置が必要な場合の対応もスムーズ
・事前に麻酔科外来などで無痛分娩の説明を受けることで安心して無痛分娩が受けられると共に、無痛分娩が可能かどうかを評価できる
事前の十分な準備が行えるため、緊急時に比べてよりスムーズで安全な無痛分娩が期待できます。
無痛分娩の体験談
無痛分娩pressでは約51件の無痛分娩体験者の方にインタビューをしてきました。
その中で費用・病院選び・家族や親族とのコミュニケーションなど様々な問題を乗り越えた代表的なインタビュー記事をこちらに記載します。無痛分娩はお母さんによって本当に様々なケースがあります。ぜひ参考にしてみてください。
35歳 看護師 費用を安くする為にした事/鎌ヶ谷バースクリニック
モデル・女優Oさん無痛分娩体験談/順天堂大学医学部附属順天堂医院
大田区Mさん 38歳の高齢出産で無痛分娩を決意/昭和大学病院